Reforma a la Salud
Integración en el papel, desconexión en la realidad
El mes de marzo de 2025 fue agotador para María Elsa Valderrama. A sus casi 70 años, esta pensionada bogotana continúa buscando respuestas para una dolencia que le impide dormir, le deteriora el ánimo y la salud.
Vómitos persistentes, presión arterial elevada y deposiciones con sangre la llevaron de urgencia a la Fundación Cardioinfantil en los primeros días de marzo.
Ahí comenzó su odisea. Esperó más de 40 minutos para el triage y pasó un día entero en una silla hasta que le fue asignada una cama.
Desde el área de urgencias, su institución prestadora de servicios de salud Colsubsidio, en convenio con la EPS Famisanar , intentó remitirla al Hospital San Carlos, ubicado en la localidad de Rafael Uribe Uribe, a más de 20 kilómetros de su hogar.
Para María Elsa y su familia, ese traslado no era una opción viable.
Gracias a la intervención de una sobrina, logró permanecer hospitalizada en La Cardio. Allí, la estabilizaron y controlaron los síntomas y le practicaron múltiples exámenes para intentar identificar la causa de su malestar. Estuvo ocho días y fue dada de alta con una recomendación de seguimiento médico especializado.
Desde entonces, ha enfrentado nuevas barreras: Mientras tanto, sigue lidiando a diario con los síntomas de su cuadro médico y como muestra la imagen, hasta el 16 de abril, aún no se había autorizado la continuidad de su proceso.

La historia de María Elsa no es aislada. Es el reflejo de un sistema de salud que, aunque cuenta con redes públicas y privadas, sigue siendo inequitativo, fragmentado y, para muchos pacientes, desesperante.
Largos tiempos de espera, traslados innecesarios y procesos administrativos que ralentizan el acceso a especialistas convierten lo que debería ser un derecho en una carrera de obstáculos.
En medio del debate nacional por la reforma a la salud, historias como la suya exigen atención. No sólo para denunciar, sino para invitar a dos reflexiones profundas:
¿la transformación que se propone contempla realmente las necesidades de infraestructura, articulación y experiencia del usuario? y ¿cómo sería la atención que recibiría Maria Elsa si se aprueba la Reforma?
El nuevo modelo de Atención Primaria en Salud (APS), con los Centros de Atención Primaria en Salud (CAPS) como columna vertebral, busca reorganizar la atención desde el territorio.
En Bogotá existen 40 CAPS distribuidos en cuatro Subredes: Norte, Sur, Centro Oriente y Suroccidente.
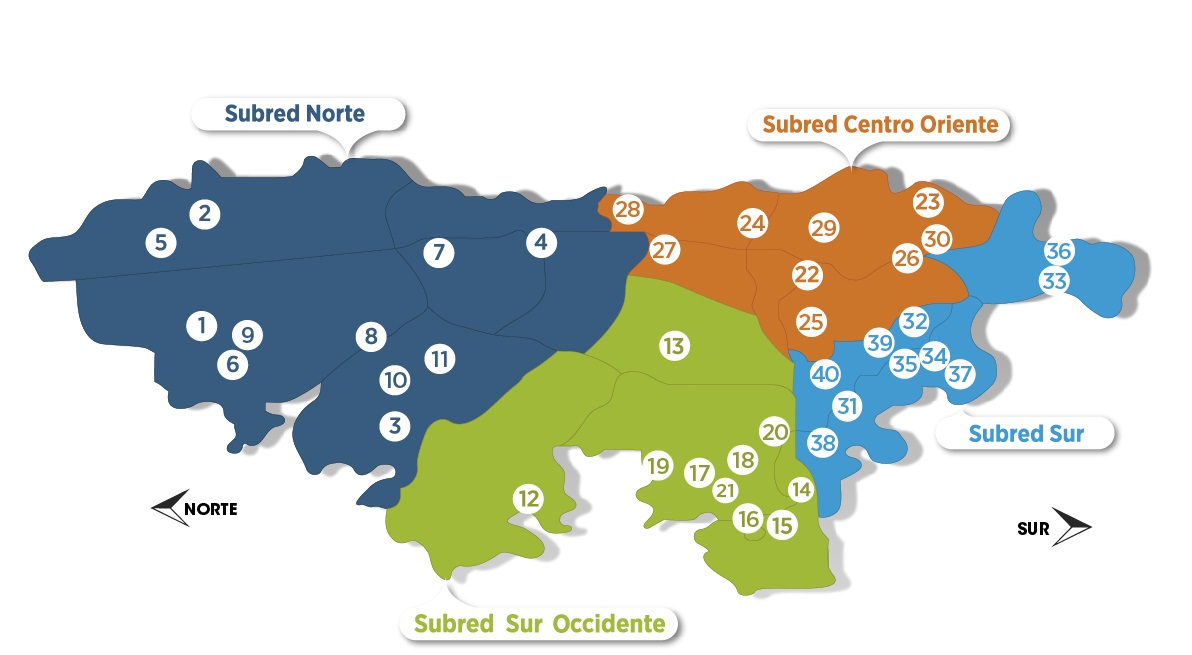
Sin embargo, su implementación real depende de algo más que buena voluntad. Estos centros están adscritos a la Secretaría Distrital de Salud de Bogotá y, por ahora, operan únicamente para los afiliados a la EPS Capital Salud del régimen subsidiado y contributivo.
Además, enfrentan limitaciones importantes en su capacidad de atención, lo que restringe su alcance e impacto en la población. Actualmente, no prestan servicios a afiliados de otras EPS, lo que limita su cobertura dentro del sistema de salud.
“Las llamadas redes integrales e integradas de servicios no solo requieren tecnología y cobertura: necesitan una verdadera sincronización entre los actores del sistema y un mayor entendimiento por parte de los pacientes.
De lo contrario, se corre el riesgo de seguir enfrentando situaciones como la de María Elsa, en las que la atención en salud no siempre llega a tiempo ni con la calidad que se requiere”, manifestó un directivo de la Fundación Cardioinfantil que prefiere no dar a conocer su nombre.
El nuevo Proyecto de Ley 312 de 2024 propone un cambio importante en cómo se manejan los Centros de Atención Primaria en Salud (CAPS). Actualmente, son las EPS u otras entidades las que se encargan de construir, equipar y operar estos centros, así como de contratar al personal.
Pero con la nueva propuesta, todo esto pasaría a ser responsabilidad del Estado, a través de la ADRES y los gobiernos locales. La idea es lograr una cobertura más equitativa en todo el país. Sin embargo, varios expertos alertan que esta centralización representa un gran desafío: el Estado tendría que demostrar que tiene la capacidad, los recursos y la agilidad suficientes para asumir esta tarea sin demoras ni fallas en el servicio.
La localidad de Usaquén cuenta con más de 65 kilómetros cuadrados siendo la segunda más grande de la ciudad, luego de Suba. Limita al norte con el municipio de Chía, al oriente con La Calera, al sur con la localidad de Chapinero y al occidente con Suba.
Según el Departamento Administrativo Nacional de Estadística (DANE), en la actualidad, cuenta con más de 600 mil habitantes que la ubica entre las localidades de Bogotá con mayor número de residentes. Entre las proyecciones que realiza la entidad, para el próximo año, espera un aumento de casi 10 mil habitantes. Consulte aquí la base de datos.
De acuerdo con la información en el mapa, localidades como Suba, con más de un millón de residentes, dispone de tres Centros de Atención Prioritaria en Salud (CAPS), dos hospitales públicos y tres clínicas privadas. Por otro lado, La Candelaria, con solo 18 mil residentes, carece de CAPS y cuenta con un hospital público y una clínica privada como recurso. Por último, Antonio Nariño, que tiene una población de 86 mil personas, solo dispone de un CAPS y un hospital público.

María Elsa vive en la localidad de Usaquén, en el barrio de Cedritos. De aprobarse la reforma a la salud encontraría, en esta extensa y densamente poblada localidad, solo dos Centros de Atención Primaria en Salud (CAPS): San Cristóbal y, desde finales de 2023, Verbenal.
“Hoy en día, los centros de salud del primer nivel (como los consultorios y clínicas básicas) no cuentan con los recursos ni la infraestructura necesarios. Su funcionamiento depende, en muchos casos, de las EPS o de los gobiernos locales, lo que hace que el acceso y la calidad del servicio varíen mucho entre regiones. Además, no hay una política nacional que los fortalezca ni los conecte bien con otros niveles del sistema, por lo que su papel en el cuidado contínuo de los pacientes es muy limitado”, reconoció una fuente consultada de una EPS que forma parte del régimen contributivo en Bogotá.
En conversaciones con voceros de varios gremios de la salud, que prefirieron resguardar su privacidad, indicaron que “si estos centros se convierten, como lo plantea el proyecto, en la puerta de entrada obligatoria al sistema de salud y asumen la mayoría de las consultas, con la intención de descongestionar las urgencias en instituciones públicas como privadas, les surge una pregunta inevitable: ¿no se estaría ante un cuello de botella anunciado en una de las localidades más pobladas de Bogotá?”
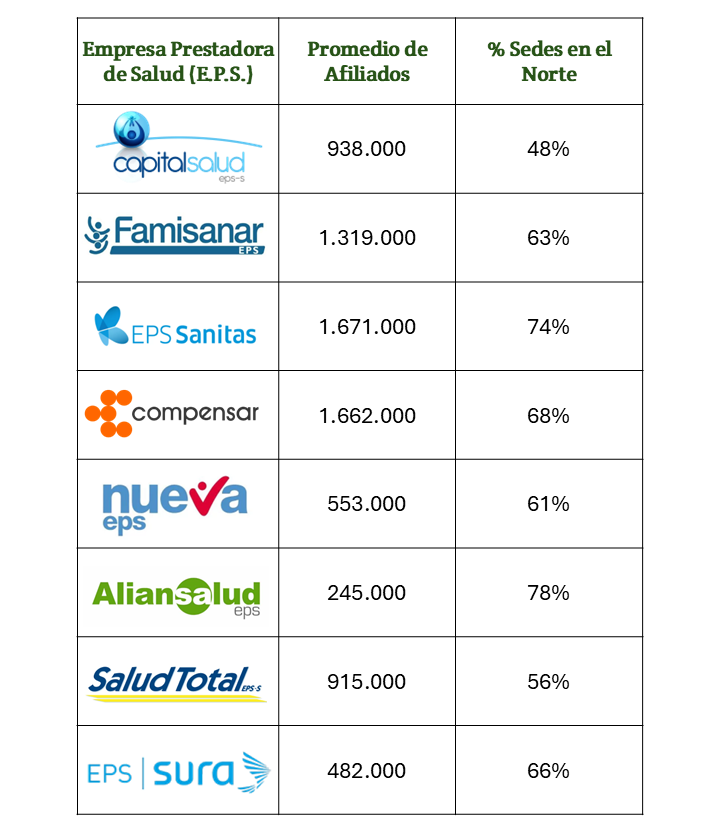
Bogotá cuenta con ocho EPS habilitadas que han conformado sus propias redes de prestadores de servicios de salud. Esta organización busca garantizar acceso, oportunidad y calidad en la atención para millones de usuarios. Sin embargo, un análisis reciente, a partir de dos derechos de petición dirigidos a la Secretaría Distrital de Salud, reveló que, aunque el sistema cumple con los requisitos legales, aún falta avanzar hacia una integración más funcional y equitativa en todo el territorio.
Los datos muestran una amplia capacidad instalada, especialmente en EPS como Compensar, Sanitas y Famisanar, que atienden a más de 2 millones de afiliados. No obstante, esta oferta no se distribuye de manera homogénea: mientras localidades como Chapinero, Usaquén y Teusaquillo concentran hasta el 75 % de las sedes de atención (ver tabla), zonas como Ciudad Bolívar, Bosa o Usme tienen una cobertura significativamente menor, lo que evidencia un desequilibrio en el acceso a los servicios de salud.
“Este desequilibrio responde, en parte, a cómo está organizado el sistema: las EPS tienen autonomía para elegir con qué instituciones prestadoras (IPS) se asocian, basándose en criterios de eficiencia operativa. Aunque este modelo es válido desde el punto de vista técnico, podría mejorar si se hiciera con criterios más transparentes y públicos. La Secretaría de Salud ya realiza seguimiento y verificación de estas redes, pero también reconoce la necesidad de mejorar el acceso a la información y actualizar herramientas como el Registro Especial de Prestadores (REPS)”, insistieron desde la Secretaría Distrital de Salud en respuesta a un derecho de petición.
Varios directores de hospitales y clínicas públicas y privadas de la ciudad agregaron: “Hacia el futuro, Bogotá tiene la oportunidad de liderar una transformación positiva del sistema. Esto implicaría avanzar hacia una articulación más sólida por zonas geográficas, donde las EPS, las IPS y las autoridades sanitarias colaboren en mesas técnicas. Así se podrían construir rutas de atención más coherentes, compartidas y centradas en el bienestar de los ciudadanos. Aunque las redes de salud de la ciudad cuentan con estructura y capacidad, aún pueden fortalecerse con una visión más integrada, estratégica y orientada al interés público”.
De acuerdo con lo que plantea la Reforma a la Salud, un paciente será recibido en primera instancia en un CAPS. Si en este Centro de Atención, la infraestructura es insuficiente, la persona será remitida a un hospital público y posteriormente de ser necesario, a una clínica con mayor nivel de complejidad.
La reforma al sistema de salud en Colombia ha sido un tema recurrente en la agenda política reciente, con múltiples intentos de cambio que han enfrentado fuertes barreras legislativas y políticas.
En febrero de 2023, el gobierno presentó un primer proyecto que proponía transformar el modelo de aseguramiento, centralizando la administración de los recursos y priorizando la Atención Primaria en Salud (APS). Sin embargo, tras 14 meses de debate, la iniciativa fue archivada en abril de 2024, evidenciando la falta de consensos y la resistencia de sectores políticos y gremiales que cuestionaban tanto la viabilidad financiera del modelo como su impacto en la calidad del servicio.
Este revés llevó al poder ejecutivo a replantear su estrategia. En septiembre de 2024 presentó una nueva versión, con un enfoque más pragmático y negociador. A diferencia del intento anterior, esta propuesta incorporó ajustes programáticos para atraer el respaldo de distintos sectores y se apoyó en un trabajo político más fino, que incluyó acuerdos directos con líderes de bancada. Como resultado, el trámite en la Cámara de Representantes fue mucho más rápido: en lugar de tardar más de un año, el proyecto avanzó en apenas seis meses.
Un hecho clave en este proceso fue el rechazo de una propuesta similar por parte del Senado en abril de 2024. En esa ocasión, la Comisión Séptima votó en contra con una mayoría de nueve senadores frente a cinco, dejando en evidencia la persistencia de posturas críticas dentro del Congreso. No obstante, la administración de Gustavo Petro ha mantenido su apuesta, confiando en superar los obstáculos a través de rondas de negociación.
El proyecto fue aprobado por la Cámara de Representantes el pasado 6 de marzo, con 95 votos a favor y 25 en contra. Para lograr su avance, el partido de gobierno desplegó una estrategia política activa. Esta incluyó negociaciones directas con congresistas clave, la incorporación de propuestas de diversos sectores y una intensa gestión del ministro del Interior, Armando Benedetti, quien jugó un papel central en la consolidación de apoyos parlamentarios.
Uno de los ejes más transformadores es la eliminación del modelo de las EPS, que serían reemplazadas por nuevas entidades llamadas Gestoras de Salud y Vida.
Cabe aclarar que éstas no manejarían recursos financieros. Su función sería exclusivamente técnica. Es decir, la de gestionar el riesgo en salud y coordinar las redes de atención. Con este cambio, se busca eliminar la intermediación financiera en el sistema. La administración total de los recursos pasaría a manos de la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES), que se convertiría en el único pagador del sistema.
El gran ganador de la reforma sería el Ministerio de Salud y Protección Social, al darle mayor capacidad de regulación y supervisión. Dicha área propone la creación de un Fondo Único Público para centralizar la gestión financiera del sistema. Sin embargo, la aprobación en la Cámara no garantiza su implementación efectiva.
“Persisten retos importantes, especialmente en lo operativo. La ADRES aún no ha gestionado directamente todos los pagos del sistema, lo que implica la necesidad urgente de reforzar su capacidad administrativa y tecnológica. A esto se suma la incertidumbre sobre la sostenibilidad financiera del nuevo modelo, dado que la eliminación de las EPS como intermediarias podría afectar la eficiencia en el flujo de recursos y generar riesgos de desfinanciamiento”, advirtieron múltiples actores del sistema de salud.
A continuación, escuche la entrevista al Doctor Juan Carlos Giraldo, Director General de la Asociación Colombiana de Hospitales y Clínicas (ACHC), sobre los alcances que podría tener la reforma y cuáles serían tanto las ventajas como las desventajas de ésta.
La reforma ha generado divisiones políticas y sociales. Mientras algunos sectores la respaldan como un paso hacia un sistema de salud más justo, otros la critican por la falta de consenso y por posibles impactos negativos en la prestación de servicios. La Defensoría del Pueblo ha señalado la urgencia de tomar medidas inmediatas para mejorar el acceso a servicios de salud y medicamentos, independientemente del avance de la reforma.
El proceso legislativo establece que la reforma tiene plazo hasta junio de 2026 para ser aprobada en el Senado. Sin embargo, después de junio de 2025, comenzará la campaña electoral para las elecciones del siguiente año, lo que podría afectar la dinámica política en el Congreso.
Durante los períodos preelectorales, los congresistas suelen modificar sus posturas estratégicas y priorizar su trabajo en territorio, lo que podría dificultar la consolidación de los votos necesarios para la aprobación final de la reforma.El gobierno ha considerado la posibilidad de someter la reforma a una consulta popular si no logra avanzar en el Congreso, reflejando la importancia y la controversia que rodea este proyecto.
Si se aprueba en su versión actual, Colombia enfrentará una transformación profunda en su sistema de salud, con un mayor control estatal y nuevas dinámicas en la prestación del servicio. Sin embargo, su éxito dependerá de la capacidad del gobierno para gestionar la transición y garantizar que los cambios no generen crisis financieras o fallas en la atención a los ciudadanos debido a una infraestructura hospitalaria deficiente.
En una ciudad como Bogotá, que concentra una parte importante de la demanda de servicios de salud del país, la falta de infraestructura adecuada y la distribución desigual de los recursos evidencian una realidad crítica: el sistema no está preparado para absorber los cambios estructurales propuestos por la reforma sin poner en riesgo la atención oportuna y de calidad.
Localidades enteras con cientos de miles de habitantes cuentan con apenas uno o dos CAPS, mientras zonas menos pobladas carecen por completo de servicios públicos básicos en salud. Esta disparidad no sólo revela una planeación deficiente, sino que anticipa un posible colapso operativo si no se invierte de manera decidida en cerrar las brechas existentes antes de transformar el modelo. Y si así está Bogotá, con todo su peso institucional y presupuestal, es legítimo temer que en regiones más apartadas del país la situación sea aún más precaria.
La promesa de un sistema más equitativo y cercano al ciudadano podría desvanecerse si no se resuelven los problemas estructurales que afectan hoy la red hospitalaria nacional. En ese contexto, serán los pacientes, como María Elsa, quienes, en silencio, terminen pagando el precio de una transición mal planificada: con esperas interminables, atenciones fragmentadas y derechos postergados. Porque sin infraestructura, ninguna reforma será verdaderamente justa.
Un trabajo realizador por:
Juan Gabriel Cendales
Maximiliano Ezequiel Denaro
Tatiana Morales Valderrama
Asignatura
Data Science y Analítica
Maestría
Periodismo y Comunicación Digital
Universidad de La Sabana
Docente
Oscar Parra
Copyright © 2024 HTML Codex. All Rights Reserved.
Original designed nameKOPPEE
Adaptación de plantillaTatiana Morales